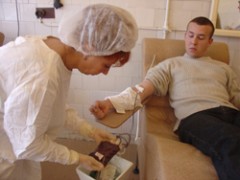
 Кровь донора – мощное средство лечения и профилактики многих заболеваний, а в некоторых случаях – единственный способ спасти человеческую жизнь. Но иногда вместе со спасением она может принести и целый букет новых заболеваний.
Кровь донора – мощное средство лечения и профилактики многих заболеваний, а в некоторых случаях – единственный способ спасти человеческую жизнь. Но иногда вместе со спасением она может принести и целый букет новых заболеваний.
В Запорожье существенно не хватает донорской крови, заявляет Светлана Богомаз, заместитель главного врача Запорожской областной станции переливания крови. И называет приблизительную пропорцию: ежедневно на станции выдают только 8–10 литров эритроцитарной массы, а потребность составляет 10–12 литров. Таким образом, дефицит крови в Запорожье составляет приблизительно 20–25%. Это не так уж и плохо в сравнении с другими городами. Например, в Киеве потребность в донорской крови вдвое больше, чем ее предложение. И, тем не менее, даже несколько недостающих литров становятся серьезной проблемой, когда речь идет о человеческой жизни.
Ежедневно на Запорожскую областную станцию переливания крови приходят от 40 до 70 доноров. Но с наступлением лета их количество значительно уменьшается. Потенциальные доноры уходят в отпуска, на студенческие каникулы, и дефицит донорской крови возрастает.
По словам Светланы Владимировны, в соответствии с Законом Украины о донорстве, вся кровь сдается бесплатно, на благотворительной основе. Оплачивается только кровь дефицитных групп. Средства на это выделяются из государственного бюджета. Так, например, за литр дефицитной сегодня крови 3-й группы с отрицательным резусом можно получить 160 гривен и бесплатный обед. Но главное, чем должно привлекать людей донорство, – это бесплатный анализ крови на сифилис, ВИЧ и вирусы гепатита. Так что акт благотворительности порой превращается в «медицинские открытия» для самих доноров. «Люди просто приходят сдавать кровь и уже на станции узнают, что больны», – говорит Светлана Богомаз.
Около трети из всех желающих сдать кровь не могут считаться донорами, потому что их кровь бракуется. «На первом этапе, – рассказывает врач, – когда человек только пришел на станцию переливания крови, и проходит обязательное анкетирование, каждый пятый отсеивается. После тестирования донорской крови на инфекции мы бракуем еще часть предполагаемых доноров. То есть более трети пришедших не могут быть донорами».
Знакомая автора статьи Тамара оказалась одной из таких «счастливчиков». «У меня гепатит С в запущенной форме обнаружили год назад, – говорит она. – Уверена, что заразилась 15 лет назад, когда с перитонитом попала в больницу. Неделю пролежала в реанимации. Мне тогда единственный раз переливали кровь».
На самой станции при сдаче крови это исключено, утверждает Светлана Богомаз. А вот в медицинском учреждении угроз при переливании крови существует множество. «В 80% случаев вас обязательно чем-то заразят, – предупреждает она. – Как правило, вирусными инфекциями – герпесом, цитомегаловирусом, вирусами гепатита».
Кровь, которую сдают доноры не используется сразу, а отправляется на полугодичный карантин по окончании которого донора вызывают на повторный анализ. Эритроцитарная масса может использоваться после трехдневного карантина. Но к сожалению, сегодня цельная кровь (с лейкоцитами, тромбоцитами и т.д.) проверяется только на сифилис, ВИЧ-1, ВИЧ-2 и вирусы гепатитов В и С. Остальные шесть видов гепатитов могут вместе с кровью беспрепятственно попасть к больным», – говорит Светлана Владимировна. И это еще не все – донорскую кровь хорошо бы проверять и на девять видов герпес-вирусов, и на вирус Эпштейна-Барра, и на цитомегаловирус, и на TORCH-инфекции (группа инфекций, опасных для беременных женщин и составляющих угрозу для плода).
А то, что проверяется в обязательном порядке, не всегда можно выявить с первого раза: может быть состояние так называемого серого окна, когда донор уже инфицирован, а организм еще не выработал антитела или уровень их слишком низок и не может быть определен, поясняет зам главврача областной станции переливания крови. В таком случае, безусловно, есть угроза, что больной получит его вместе с перелитой кровью.
«Любые тест-системы, в том числе европейские, не могут дать полной гарантии, – утверждает Светлана Богомаз. – Проверка обнаруживает возбудителей в среднем на 96–99%. И так во всем мире. Выявление многих противопоказаний к сдаче крови зависит только от правдивости ответов на предварительном анкетировании, то есть от уровня ответственности и порядочности потенциальных доноров. К сожалению, мы здесь можем рассчитывать только на честность людей».
Данных об официально зарегистрированных случаях инфицирования во время переливания крови довольно мало. Минздрав дал цифры только по ВИЧ. Официально – 21 случай за 20 лет. Хотя жалоб, что после переливания крови появились болезни, множество.
Что делать дальше тем, кому предстоит стать реципиентом? Бывает, врачи отдают родственникам пациентов образцы крови, которую собираются переливать, чтобы те за собственные деньги сделали в частной лаборатории альтернативный анализ по технологии ПЦР (полимеразной цепной реакции). Такой анализ проверяет кровь на уровне ДНК. Это эффективнее, чем традиционные тесты, но дорого. Сейчас на Запорожской областной станции переливания крови нет необходимого для этого оборудования. А его приобретение запланировано аж в 2011 году.
Выяснить, где и чем человек заразился, постфактум практически невозможно. Даже если анализы показали, что до проведения манипуляции человек был «чист», а через какое-то время у него в крови обнаружился, к примеру, вирус гепатита С, вряд ли удастся доказать, что он попал туда именно после конкретной медицинской процедуры. А значит, предъявить претензию в заражении медикам просто невозможно.
Екатерина ЩЕКИНА

























 Название издания Всеукраинская об- щественно-полити - ческая газета "
Название издания Всеукраинская об- щественно-полити - ческая газета "
Комментарии:
нет комментариев